Hola comunidad!
La fibrilación auricular (FA) es la arritmia cardíaca más frecuente y clínicamente más significativa en la población. Ocurre cuando un patrón difuso y caótico de actividad eléctrica en las aurículas suprime o reemplaza el mecanismo sinusal normal.
La FA se asocia con un aumento de cinco veces en el riesgo de sufrir un ictus y se estima que causa el 15% de todos los ictus. También se asocia con un aumento de dos veces en el riesgo de mortalidad por todas las causas, independientemente de las condiciones comórbidas, y un aumento de cinco veces en el riesgo de insuficiencia cardíaca. La FA también se ha asociado con el deterioro cognitivo, incluida la demencia.
El la figura 1, se observa un patrón típico de FA, siendo evidente que un EKG es suficiente para diagnosticarla.
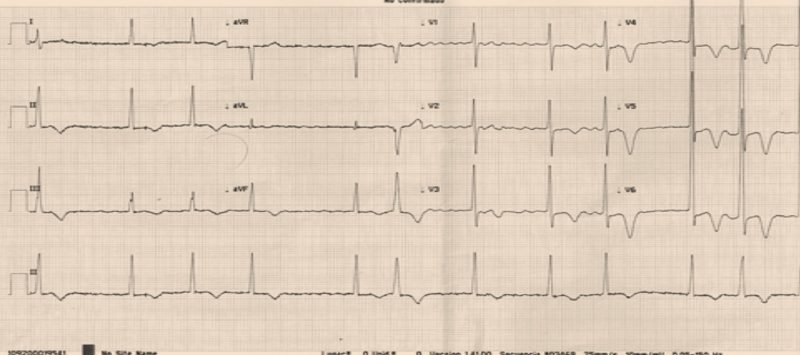
Figura1: EKG con ausencia de onda P y intervalos R-R irregulares, diagnóstico de FA con respuesta ventricular normal.
Más sin embargo, en el caso de FA paroxísticas (los episodios terminan espontáneamente en menos de 7 días), un solo EKG normal, no puede descartarla. Por lo que se necesita la monitorización más prolongada, ya sea mediante la utilización de Holter de arritmia por 24 o 48 horas (figura 2), la colocación de monitores de parche (que permiten hasta un registro de 30 días continuos), ver figura 3.
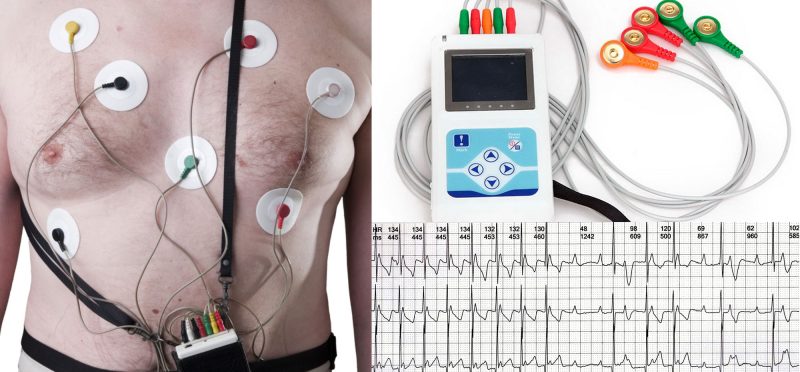
Figura 2: Holter de arritmia
Figura 3: Monitores de parche
¿Cómo podemos clasificar la FA?
Es de gran importancia clasificar adecuadamente la FA y además debemos evaluar la necesidad de anticoagulación en los pacientes de todas las categorías, independientemente del tipo, la frecuencia o la duración de los episodios, ver siguiente tabla:
| Paroxística | Los episodios terminan espontáneamente en menos de 7 días |
| Persistente | Los episodios duran más de 7 días o requieren intervención para restablecer el ritmo sinusal |
| Persistente de larga duración | La FA es continua y dura más de 12 meses |
| Permanente | Las intervenciones para restaurar el ritmo sinusal han fracasado, no se han intentado o se han renunciado |
¿Cuál es el tratamiento farmacológico de la FA?
La decisión de iniciar la anticoagulación está determinada por las puntuaciones de riesgo, la más popular de las cuales (y la recomendada por las directrices profesionales) es la puntuación CHA2DS2-VASc.
Las directrices actuales recomiendan la anticoagulación para todos los pacientes con FA documentada (sintomática o asintomática) y 2 o más de los factores de riesgo CHA2DS2-VASc. La anticoagulación se considera razonable pero no obligatoria cuando está presente 1 factor de riesgo.
Ver la Clasificación CHA2DS2-VASc en la siguiente tabla:
| Letra | Factor de Riesgo | Puntuación |
| C | Insuficiencia Cardíaca Congestiva / Disfunción Ventrículo Izquierdo FE<40% | 1 |
| H | Hipertensión Arterial Sistémica | 1 |
| A2 | Edad >= 75 años | 2 |
| D | Diabetes Mellitus | 1 |
| S2 | Ictus / Ictus Isquémico Transitorio | 2 |
| V | Enfermedad Vascular (IM, Vascular Periférica, Enfermedad Aórtica) | 1 |
| A | Edad 65 – 74 años | 1 |
| S | Sexo Femenino | 1 |
Tomando en cuenta la puntuación obtenida en CHA2DS2-VASc podemos concluir:
- 0 puntos: No requiere terapia.
- 1 punto: No se requiere terapia, pero también es razonable el tratamiento con un anticoagulante (dabigatrán, rivaroxabán, apixabán o edoxabán en lugar de warfarina, a menos que el paciente tenga estenosis mitral o una válvula cardíaca mecánica).
- 2 ó más puntos: Anticoagulación con dabigatrán, rivaroxabán, apixabán o edoxabán (se debe utilizar warfarina en pacientes con estenosis mitral y aquellos con válvula cardíaca mecánica).
Los anticoagulantes orales directos (ACOD) han revolucionado la prevención de eventos tromboembólicos en pacientes con FA. Agentes como el apixabán, dabigatrán, edoxabán y rivaroxabán ofrecen una alternativa a la warfarina, con la ventaja de una monitorización menos rigurosa y una mayor facilidad de uso. Estudios como RE-LY y ARISTOTLE han respaldado la eficacia y seguridad de estos agentes, proporcionando una base sólida para su implementación en la práctica clínica, ver siguiente tabla:
| Medicamentos | Mecanismo | Dosis |
| Dabigatrán (Pradaxa) | Inhibidor directo de Trombina | 150 mg BID75 mg BID (CrCl 15-30 ml/min) |
| Rivaroxabán (Xarelto) | Inhibidor del Factor Xa | 20 mg QD 15 mg QD (CrCl 15-30 ml/min) |
| Apixaban (Eliquis) | Inhibidor del Factor Xa | 5 mg BID2.5 mg BID (Creat > 1.5 mg/dL) |
| Edoxaban | Inhibidor del Factor Xa | 60 mg QD (CrCl 50-95 ml/min)30 mg QD (CrCl 15-50 ml/min) |
Los anticoagulantes orales directos (ACOD) han revolucionado la prevención de eventos tromboembólicos en pacientes con FA. También se han desarrollado antídotos para los anticoagulantes orales no dependientes de la vitamina K:
- Idarucizumab: es un fragmento de anticuerpo humanizado que está aprobado para revertir hemorragias potencialmente mortales asociadas con el inhibidor directo de la trombina dabigatrán.
- Andexanet-α: es un derivado recombinante modificado del factor Xa que actúa como un receptor señuelo para revertir los efectos de rivaroxaban, apixaban y edoxaban
El tratamiento actual de la fibrilación auricular representa un enfoque multidimensional que aborda tanto la prevención de eventos tromboembólicos como el control del ritmo y la frecuencia cardíaca. El control del ritmo se está convirtiendo en la estrategia preferida para el tratamiento de muchos pacientes con FA, especialmente aquellos con síntomas importantes. Dados los datos emergentes sobre los beneficios del control temprano del ritmo, se espera que continúe el uso cada vez mayor del control del ritmo. Los pacientes con episodios recurrentes de FA y aquellos con FA persistente deben ser remitidos a un cardiólogo para discutir el control de la frecuencia versus el ritmo.
En general, se prefiere una estrategia de control del ritmo cuando 1) los pacientes tienen síntomas relacionados con la FA a pesar de un control adecuado de la frecuencia; 2) no hay remodelación cardíaca, como un aurícula izquierda muy agrandada; y 3) las condiciones comórbidas que pueden disminuir la eficacia del control del ritmo son mínimas y/o están bien controladas.
Dentro de los fármacos actualmente utilizados para el control de la FA tenemos:
- Control de la frecuencia: El tratamiento de primera línea recomendado para disminuir la conducción del nódulo auriculoventricular incluye bloqueadores β (metoprolol, propranolol, esmolol, atenolol), antagonistas de los canales de calcio no dihidropiridínicos (verapamilo, diltiazem) y glucósidos cardíacos (digoxina)
- Control de ritmo: Los pacientes pueden convertirse al ritmo sinusal normal con corriente eléctrica directa (la cardioversión eléctrica está indicada cuando el paciente está hemodinámicamente inestable) o con medicamentos (bloqueantes de los canales de sodio cardíacos (efecto de clase I: flecainida y la propafenona), son útiles en pacientes sin enfermedad coronaria ni disfunción del ventrículo izquierdo, otros fármacos importantes son los bloqueadores multicanal son la amiodarona y la dronedarona, esta última ha demostrado menos efectos adversos y toxicidad.
¿Cuál es el tratamiento no farmacológico de la FA?
El tratamiento no farmacológico para la FA, se debe usar cuando exista un fracaso en el control con medidas farmacológicas, dentro de los que podemos encontrar: ablación con catéter, ablación quirúrgica, oclusión de la orejuela auricular izquierda.
La ablación con catéter del nódulo auriculoventricular se utiliza cuando no se puede lograr el control farmacológico de la frecuencia, generalmente debido a la intolerancia a los medicamentos. Esta situación es común en pacientes mayores. La ablación del nódulo auriculoventricular es muy eficaz para controlar la taquicardia excesiva, pero requiere la inserción de un marcapasos y a menudo conduce a dependencia del marcapasos.
la ablación de partes de la aurícula izquierda donde comienza la fibrilación es eficaz para prevenir la FA sintomática recurrente en pacientes muy seleccionados, siendo el paciente ideal aquel con FA paroxística, joven y por lo demás sano, y no tiene enfermedad cardíaca estructural o la padece es leve; sin embargo, la ablación también ha demostrado eficacia en otros pacientes, incluidos aquellos con FA persistente, aquellos con enfermedad cardíaca estructural y aquellos con insuficiencia cardíaca.
La ablación con catéter se asocia con una probabilidad de mejorar los síntomas de aproximadamente el 70%, pero los pacientes pueden requerir un segundo e incluso un tercer procedimiento para lograr este nivel de éxito.
Se cree que un número significativo de accidentes cerebrovasculares en pacientes con FA son causados por émbolos que se originan en la orejuela auricular izquierda. La FDA aprobó el dispositivo Watchman para la oclusión del apéndice cuando se busca una alternativa no farmacológica a la warfarina, considerando los riesgos de este dispositivo en comparación con los riesgos de hemorragia asociados con la warfarina.
La introducción de anticoagulantes orales directos ha simplificado la gestión de la anticoagulación, mientras que los medicamentos y procedimientos no farmacológicos ofrecen opciones efectivas para el control de los síntomas. La toma de decisiones debe ser individualizada, considerando cuidadosamente la evidencia científica más reciente y las características únicas de cada paciente. En última instancia, una colaboración estrecha entre pacientes y profesionales de la salud es esencial para lograr los mejores resultados en el manejo de la fibrilación auricular.
Esperamos con esta información incentivar su necesidad de seguir cada día actualizando sus conocimientos médicos en pro del beneficio de nuestros pacientes.
Saludos cordiales


